L’Organizzazione Mondiale della Sanità OMS/WHO descrive così la telemedicina: La telemedicina prevede l’utilizzo delle telecomunicazioni e delle tecnologie virtuali per fornire assistenza sanitaria al di fuori delle strutture sanitarie tradizionali [1]. Esempi di telemedicina includono l’assistenza sanitaria virtuale a casa, dove pazienti come i malati cronici o gli anziani possono ricevere sostegno in determinate procedure, rimanendo a casa. La telemedicina inoltre agevola la comunicazione tra operatori sanitari in ambienti remoti. Talvolta anche la formazione può essere conseguita tramite programmi di telemedicina o con tecnologie ad esso associate come e-Health, che utilizzano il computer e Internet.
Linee di indirizzo nazionale
Le linee di indirizzo nazionali sulla telemedicina emanate dal Ministero della Salute nel 2010 [2] sono molto chiare e lineari nel definire i ruoli e i compiti della telemedicina: La Telemedicina comporta la trasmissione sicura di informazioni e dati di carattere medico nella forma di testi, suoni, immagini o altre forme necessarie per la prevenzione, la diagnosi, il trattamento e il successivo controllo dei pazienti.
Telemedicina come mezzo per combattere le diseguaglianze
La telemedicina nelle sue varie forme ha il grande potenziale di garantire ai pazienti cure sanitarie facilitandone l’accesso laddove esistono delle barriere [3-5].
Ottenere la migliore diagnosi e cura è un diritto di tutte le persone indipendentemente da dove vivono. La telemedicina viene in soccorso soprattutto alle popolazioni che vivono in aree remote, ad esempio in alta montagna, sulle isole o in aree con scarsa copertura ospedaliera, ai connazionali che vivono all’estero o che si trovano all’estero per viaggio, alle persone che lavorano sulle navi o sulle piattaforme petrolifere, e a tutte le persone che per motivi fisici, familiari o lavorativi non possono spostarsi dalla propria città di residenza.
Apparecchiature che facilitano la telemedicina
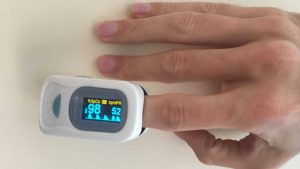
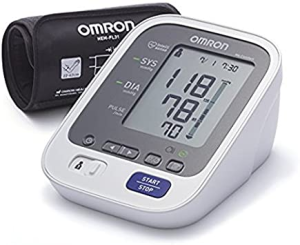
Termometri digitali, misuratori della pressione, sistemi di monitoraggio della glicemia, misuratori dell’ossigeno nel sangue e sistemi di monitoraggio della frequenza cardiaca sono apparecchi non invasivi ormai noti e usati in forma domiciliare anche come sistema di automonitoraggio ma che sono molto utili nella telemedicina.
Accanto a queste apparecchiature a cui siamo ormai abituati, ve ne sono anche di molto più sofisticate (e costose) come, ad esempio, lo stetoscopio remoto che hanno ricevuto impulso proprio dalla pandemia da Covid 19.
La telemedicina accettata anche dal grande pubblico
La telemedicina ha ricevuto un grande impulso dalla pandemia da Covid 19 ma era diventata già molto popolare prima di questo tragico fenomeno.
Persino giornali non specificamente di medicina come il Wall Street Journal si erano interessati al fenomeno nel recente passato. “How Telemedicine is Transforming Health Care” era il titolo di un articolo di questo giornale economico del 26 Giugno 2016 [6].
L’editore di questo articolo però giustamente scriveva:
La rivoluzione è finalmente arrivata, sollevando una serie di domande per gli enti regolatori, i fornitori di cure, gli assicuratori ed i pazienti. L’editoriale del WSJ continua:
Dopo anni di grandi promesse, la telemedicina è finalmente all’altezza del suo potenziale. Spinto da connessioni Internet molto veloci, da smartphone onnipresenti e assicurazioni mediche flessibili, sempre più operatori sanitari si rivolgono alle comunicazioni elettroniche a distanza per fare il loro lavoro.
Vantaggi per i pazienti
Le visite video o telefoniche possono offrire ai pazienti l’accesso in tempo reale a un medico senza necessità di muoversi fisicamente. Si calcola che per una visita in ufficio medico della durata di 20 minuti, i pazienti negli Stati Uniti trascorrono in media 2 ore, inclusi i tempi di viaggio e di attesa [3, 4, 7, 8].
Svantaggi della telemedicina
Gli svantaggi della telemedicina comprendono la qualità della relazione medico-paziente, la qualità dell’esame e la qualità delle cure. Per la loro stessa natura remota le visite in telemedicina hanno il potenziale per minare la qualità dell’interazione medico-paziente in diversi modi. Innanzitutto, la capacità di generare fiducia nel paziente è più difficile da remoto che di persona. Il problema è ancora maggiore se la consultazione remota è con i clinici con cui il paziente non ha già stabilito una relazione.
La qualità di una consultazione “fisica” remota è chiaramente inferiore alla qualità di un esame di persona ed è per questo motivo che inizialmente le applicazioni di telemedicina focalizzate su condizioni per in cui è assente l’esame obiettivo è assente (ad es. la teleradiologia) o principalmente valutato visivamente (ad es. dermatologia).
I limiti di un esame “fisico” a distanza possono essere sostanziali, ad esempio, l’assenza della palpazione in alcune condizioni, come un addome acuto (ad es. appendicite). Oppure il segno della fovea nei pazienti con insufficienza cardiaca congestizia [9].
Punti ancora irrisolti
Sebbene sempre più diffusi, questi sistemi spesso non sono inclusi come modalità di consultazione medico paziente nelle cartella clinica elettronica dei nostri gestionali e questo è un paradosso [9, 10].
Mentre da un lato si assiste quindi ad una espansione dell’uso della tecnologia, vi è un consenso limitato da parte degli enti pagatori, sia essi pubblici che privati (assicurazioni)[11, 12].
Necessità di ricerca in questo campo
Sebbene la telemedicina sia stata ormai da tempo utilizzata nella consulenza specialistiche in ambito rurale i dati della letteratura sono ancora particolarmente limitati, circa l’uso della telemedicina nelle cure primarie [9]. Fino ad ora nessuna grande ricerca è stata effettuata su questo tema e sul gradimento dei medici e dei pazienti [5, 13, 14].
Recentemente sotto l’egida dell’European General Practice Research Network (www.egprn.org) è stato lanciato un sondaggio Europeo condotto dalla dottoressa Ana Luisa Neves dell’Imperial College di Londra. Lo scopo di questo sondaggio è esplorare, a livello internazionale, l’impatto di COVID-19 sui modelli cosiddetti “digital-first” nelle Cure Primarie. Per modelli digital-first si definiscono i contatti con l’assistenza sanitaria che avvengono in primo luogo attraverso un mezzo online (ad esempio telefono, video, sito Web, …) rispetto alla tradizionale relazione di cura faccia a faccia; la coordinatrice italiana del progetto è la dottoressa Alice Serafini del Movimento Giotto, braccio italiano del Vasco da Gama, il network dei movimenti dei giovani medici di medicina generale e tirocinanti europei afferenti a WONCA. Siamo in attesa dei risultati dello studio ed in particolare dei risultati italiani.
Problematiche legali
Questo progressivo cambiamento nell’assistenza sanitaria può aprirsi nuove porte in questioni legali, etiche e normative e hanno a grande impatto sul processo decisionale delle autorità sanitarie [15].
Operativamente, telemedicina copre due grandi aree. Il primo è l’interazione virtuale tra paziente e medico e trattamento prescritto e il secondo è il flusso di informazioni.
Una diagnosi errata può verificarsi sia in una consultazione faccia a faccia sia in una interazione virtuali. Tuttavia, nel primo caso vi è ha un dettagliato sistema su come gestire le azioni legali dei pazienti, regolato da norme di legge mentre purtroppo le clausole legali che alcune assicurazione hanno iniziato a produrre non sono standardizzate ed universali [16, 17].
Vi sono poi le problematiche legate alla privacy e le tecniche essenziali della Telemedicina [18, 19]. Nonostante queste problematiche riteniamo comunque che dopo la pandemia da Covid 19 vi sarà una grande impulso a riconoscere il valore ed i vantaggi della telemedicina che si potrà accompagnare efficacemente alla consultazione tradizionale anche senza ovviamente sostituirla.
Considerazioni finali
Come abbiamo visto la Telemedicina ha diversi vantaggi e può essere una grande opportunità nelle cure croniche delle persone anziane con grosse difficoltà di spostamento. Il dott. Julian Tudor Hart, scomparso due anni fa è noto per aver evidenziato per la prima volta uno dei problemi dei sistemi sanitari moderni europei, la cosiddetta “Inverse Care Law”, pubblicato su Lancet nel 1971 [20], secondo cui “la disponibilità di una buona assistenza medica purtroppo tende a variare in modo inversamente proporzionale alla necessità della popolazione servita”. La telemedicina oggigiorno ha il potenziale di abbattere queste diseguaglianze. Abbiamo accennato alla necessità di normare questa attività, ma si spera che non sia soffocata da una burocrazia asfissiante e da codici e codicilli che ne limiterebbe la sua applicazione.
Ferdinando Petrazzuoli MD, PhD
4 S SNAMI
Medico di Medicina Generale, Ruviano (CE)
Center for Primary Health Care Research, Department of Clinical Sciences, Lund University, Malmö, Sweden (https://portal.research.lu.se/portal/en/persons/ferdinando-petrazzuoli(26205fec-c333-4726-b15e-cb35f81c5ac1).html)
European General Practice Research Network Educational Committee
European Rural and Isolated Practitioners Association Scientific Board chair
Wonca Europe Communication Advisory Board
Bibliografia
1. Telemedicine W. opportunities and developments in member states: report on the second global survey on eHealth. Global Observatory for eHealth series. 2010;2.
2. Della Salute M, editor. TELEMEDICINA Linee di indirizzo nazionali. Conferenza Stato Regioni. Atti n; 2012.
3. Daschle T, Dorsey ER. The return of the house call. American College of Physicians; 2015.
4. Ray KN, Chari AV, Engberg J, Bertolet M, Mehrotra A. Disparities in time spent seeking medical care in the United States. JAMA internal medicine. 2015;175(12):1983-6.
5. Reed ME, Huang J, Graetz I, Lee C, Muelly E, Kennedy C et al. Patient Characteristics Associated With Choosing a Telemedicine Visit vs Office Visit With the Same Primary Care Clinicians. JAMA network open. 2020;3(6):e205873-e.
6. Beck M. How telemedicine is transforming health care. Wall Street Journal. 2016;26.
7. Reed ME, Huang J, Parikh R, Millman A, Ballard DW, Barr I et al. Patient–Provider Video Telemedicine Integrated With Clinical Care: Patient Experiences. Annals of internal medicine. 2019;171(3):222-4.
8. Levesque J-F, Harris MF, Russell G. Patient-centred access to health care: conceptualising access at the interface of health systems and populations. International journal for equity in health. 2013;12(1):18.
9. Dorsey ER, Topol EJ. State of telehealth. New England Journal of Medicine. 2016;375(2):154-61.
10. DeJong C, Santa J, Dudley RA. Websites that offer care over the Internet: is there an access quality tradeoff? Jama. 2014;311(13):1287-8.
11. Kahn JM. Virtual visits—confronting the challenges of telemedicine. The New England journal of medicine. 2015;372(18):1684-5.
12. Ballard DW, Vemula R, Chettipally UK, Kene MV, Mark DG, Elms AK et al. Optimizing clinical decision support in the electronic health record: clinical characteristics associated with the use of a decision tool for disposition of ED patients with pulmonary embolism. Applied clinical informatics. 2016;7(3):883.
13. Totten AM, Womack DM, Eden KB, McDonagh MS, Griffin JC, Grusing S et al. Telehealth: mapping the evidence for patient outcomes from systematic reviews. 2016.
14. Tuckson RV, Edmunds M, Hodgkins ML. Telehealth. New England Journal of Medicine. 2017;377(16):1585-92.
15. Burke BL, Hall R. Telemedicine: pediatric applications. Pediatrics. 2015;136(1):e293-e308.
16. Chandwani RK, Dwivedi YK. Telemedicine in India: current state, challenges and opportunities. Transforming Government: People, Process and Policy. 2015.
17. Jin Z, Chen Y. Telemedicine in the cloud era: Prospects and challenges. IEEE Pervasive Computing. 2015;14(1):54-61.
18. Stanberry B. Legal and ethical aspects of telemedicine. Journal of telemedicine and telecare. 2006;12(4):166-75.
19. Daniel H, Sulmasy LS. Policy recommendations to guide the use of telemedicine in primary care settings: an American College of Physicians position paper. Annals of internal medicine. 2015;163(10):787-9.
20. Hart JT. The inverse care law. The Lancet. 1971;297(7696):405-12.